ARTÍCULO
ORIGINAL
Neumomediastino
espontáneo: ¿una patología benigna? análisis de 25 casos y revisión de la
literatura
Spontaneous
pneumomediastinum: a benign pathology? analysis of 25 cases and review of the
literature
DOI 10.31837/cir.urug/5.2.6
Recibido: 2 de
octubre de
2020
Aceptado: 5 de abril
de 2021
Resumen
Introducción
y objetivos: El neumomediastino espontáneo se
define como aire intersticial en el mediastino sin causa primaria establecida
que predomina en varones jóvenes adultos. El objetivo de este estudio es
informar sobre el manejo habitual en nuestro hospital y proponer un algoritmo
diagnóstico-terapéutico.
Materiales
y métodos: Estudio descriptivo y retrospectivo de
25 casos de neumomediastino espontáneo diagnosticados en nuestro hospital, en
un período de 25 años.
Se
analizaron datos demográficos, factores predisponentes y desencadenantes,
clínica, diagnóstico, tratamiento y recurrencias.
Resultados:
La edad media fue de 22 años, con asma, inhalación de drogas, extracciones
dentarias o tabaquismo como factores predisponentes. Los síntomas más
frecuentes fueron dolor torácico, disnea, disfonía y disfagia/odinofagia. El
diagnóstico inicial se obtuvo mediante radiografía de tórax, completándose en
ocasiones con tomografía computarizada, esófagograma o laringoscopía. Todos los
pacientes ingresaron manejándose de forma conservadora. Durante el seguimiento
el 12 % presentó recurrencia del neumomediastino, resolviéndose sin
complicaciones.
Discusión:
La presencia de aire libre mediastínica
puede percibirse como hallazgo de mal pronóstico, pero estudios previos
concluyen que el neumomediastino espontáneo cuenta con un curso benigno, aunque
el diagnóstico debe hacerse por exclusión, pues el grosso de la evidencia lo
constituye el neumomediastino secundario.
Conclusiones:
El neumomediastino espontáneo es una entidad benigna e
infrecuente, que puede tener factores predisponentes y desencadenantes, si bien
no existe causa primaria aparente. Se resuelve habitualmente de forma
conservadora en pocos días, aunque pueden existir recurrencias.
Palabras
clave: neumomediastino, aire ectópico, enfisema
subcutáneo, enfisema mediastínico.
Abstract
Introduction
and objectives: Spontaneous pneumomediastinum is
defined as interstitial air in the mediastinum with no established primary cause
that predominates in young adult males. The objective of this study is to
inform about the usual management in our hospital and to propose a
diagnostic-therapeutic algorithm.
Materials
and methods: Descriptive and retrospective study
of 25 cases of spontaneous pneumomediastinum diagnosed at our hospital, in a
period of 25 years. Demographic data, predisposing and triggering factors,
symptoms, diagnosis, treatment, and recurrences were analyzed.
Results:
The mean age was 22 years, with asthma,
drug inhalation, tooth extractions, or smoking as predisposing factors. The
most frequent symptoms were chest pain, dyspnea, dysphonia, and dysphagia /
odynophagia. The initial diagnosis was obtained by chest x-ray, sometimes being
completed with computerized tomography, esophagogram, or laryngoscopy. All
patients were admitted conservatively. During follow-up, 12 % presented
recurrence of the pneumomediastinum, which resolved without complications.
Discussion:
The presence of free mediastinal air can
be perceived as a finding of poor prognosis, but previous studies conclude that
spontaneous pneumomediastinum has a benign course, although the diagnosis must
be made by exclusion, since the bulk of the evidence is secondary
pneumomediastinum.
Conclusions:
Spontaneous pneumomediastinum is a benign
and infrequent entity that may have predisposing and triggering factors,
although there is no apparent primary cause. It usually resolves conservatively
in a few days, although there may be recurrences.
Key
words: pneumomediastinum, ectopic air,
subcutaneous emphysema, mediastinal emphysema.
Introducción
El neumomediastino
espontáneo (NE) es una patología benigna e infrecuente que predomina en varones
jóvenes adultos, desencadenada por cambios súbitos de presión intratorácica.
Entre sus manifestaciones clínicas más frecuentes destacan dolor torácico, disnea
y enfisema subcutáneo, las cuales pueden simular diferentes patologías
cardiopulmonares con complicaciones más graves o con mayor índice de letalidad,
por lo que en determinadas ocasiones el diagnóstico es difícil ya que se deben
excluir en primera instancia las causas secundarias de neumomediastino.
Se define como la
presencia de aire intersticial en el mediastino sin aparentes factores
precipitantes. Descrito en 1939 por Louis Hamman (por lo que también es
conocido como Síndrome de Hammman), su fisiopatología fue expuesta en 1944 por
Macklin, cuyas bases siguen vigentes en la actualidad.
El objetivo de
este estudio es informar sobre la experiencia con el manejo de 25 pacientes con
NE. Se analizó la presentación clínica, evaluación diagnóstica, hallazgos
radiológicos, estancia hospitalaria y evolución de los pacientes de nuestro
hospital. Además, se realizó una extensa revisión de la literatura, a pesar de
que dada la baja incidencia de esta patología, no es sorprendente encontrar
entre los estudios publicados series de pacientes de pequeño tamaño muestral e
incluso artículos de casos individuales [1]. Proponemos
a su vez un nuevo algoritmo de manejo del NE basado en nuestra experiencia
clínica.
Métodos
Estudio descriptivo y retrospectivo de 25 casos de neumomediastino espontáneo diagnosticados en un período de 25 años. Entre agosto de 1995 y agosto de 2020, todos los pacientes con código diagnóstico de ‘neumomediastino - enfisema mediastínico’ fueron identificados en nuestro hospital.
La recolección de datos se realizó según pautas de protección de datos del paciente. En los gráficos del presente estudio se revisaron los datos demográficos, la presentación clínica, factores predisponentes y desencadenantes, curso clínico, exploración, métodos diagnósticos, tratamiento y resultados. Los criterios de inclusión para NE fueron la confirmación radiológica de aire dentro de los planos del mediastino sin ninguna causa secundaria subyacente.
Se consideró como neumomediastino secundario (y por tanto criterios de exclusión) a todos los ingresos por traumatismo, intervenciones recientes del tracto aéreo-digestivo, enfermedad oncológica subyacente, infección intratorácica, perforación esofágica, virus VIH, e intubación orotraqueal reciente. Las variables evaluadas en los pacientes se recogen en la Tabla 1.
|
TABLA
1. Variables evaluadas en pacientes con neumomediastino espontáneo
|
|
Datos
demográficos
|
Factores
predisponentes
|
Factores
desencadenantes
|
Clínica
|
Curso
clínico
|
Exploración
|
Exploraciones
diagnósticas
|
Tratamiento
|
|
Sexo
Edad
Fecha
ingreso
|
Tabaco
Infección
respiratoria
Enfermedad
intersticial
Hiperreactividad
bronquial
Asma
Drogas
inhaladas
Corticoesteroides
Viaje
en avión
Buceo
Extracción
dentaria
|
Náuseas/vómitos
Tos
Drogas
inhaladas
Ejercicio
intenso
Defecación
Parto
Infección
vías respiratorias altas/
estornudo
Crisis
asmática
Conductas
purgativas
|
Disnea
Enfisema
subcutáneo
Dolor
torácico
Tos
Dolor
cervical
Disfagia/
Odinofagia
Disfonía
Neumotórax
Derrame
pleural
Dolor
epigástrico
Mareo
|
Inicio
clínica hasta consulta
Estancia
hospitalaria
Seguimiento
Complicaciones
Recurrencia
Mortalidad
|
Temperatura
FC*
Saturación
oxígeno
Taquipnea
Sibilantes
Signo
Hamman
|
Leucocitos
PCR*
Rx
tórax
TC
tórax
Esofagograma
Gastroscopia
Laringoscopia
|
Ingreso
Analgesia
Reposo
Antibiótico
profiláctico
Oxígeno
Dieta
absoluta
|
*FC: frecuencia cardíaca; PCR: proteína C reactiva.
Todos los pacientes fueron ingresados a través del Servicio de Urgencias de nuestro hospital, ya sea por asistencia directa o por traslado desde otros hospitales. Las consultas de seguimiento ambulatorias también fueron revisadas, con el objetivo de identificar cualquier recurrencia o complicación.
Para el análisis estadístico se calcularon porcentajes, medias y desviaciones estándar con el programa de análisis de datos SPSS versión 21.
Resultados
Durante
los 25 años de seguimiento retrospectivo, 25 pacientes fueron diagnosticados de
NE, determinándose sus características principales en la Tabla 2. La edad media
de los pacientes al diagnóstico fue 22 años (rango 9 - 34 años), siendo la mayoría
(52 %) varones. Entre sus antecedentes personales se constató historia de asma
en el 28 % de ellos, consumo de drogas inhaladas (cocaína y metanfetamina) en
un 24 %, historia de extracciones dentarias en un 24 %, consumo de tabaco en el
12%, e hiperreactividad bronquial hasta en el 16 %. Uno de ellos refirió como
antecedente un viaje reciente en avión previo al diagnóstico (Tabla 3).
|
TABLA
2. Características de los pacientes (nº de pacientes (%))
|
|
Número
de pacientes
|
25
(100)
|
|
Sexo
Hombre
Mujer
|
13
(52)
12
(48)
|
|
Edad*
(años)
|
22,54
(9 - 34)
|
|
*Los
datos se muestran como media (rango de edad).
|
|
|
TABLA
3. Factores predisponentes (nº de pacientes (%))
|
|
Historia
de asma
|
7
(28)
|
|
Extracción
dentaria
|
6
(24)
|
|
Drogas
inhaladas
|
6
(24)
|
|
Enfermedad
intersticial/Hiperreactividad bronquial
|
4
(16)
|
|
Tabaco
|
3
(12)
|
|
Viaje
en avión reciente
|
1
(4)
|
Todos
los pacientes tuvieron uno o más síntomas al acudir a urgencias (Tabla 4). Los
más frecuentes fueron dolor torácico (60 %), disnea (44 %), disfonía (28 %) y
disfagia (20 %). Tras una revisión cuidadosa, se determinaron eventos
desencadenantes en veinte casos (80 %), en su mayor parte vómitos, tos, crisis
asmática, infección de vías respiratorias altas e inhalación de drogas, sin
embargo, en cinco de los pacientes no se documentó ningún desencadenante
evidente.
|
TABLA
4. Síntomas y factores desencadenantes (nº de pacientes (%))
|
|
Síntomas
Dolor torácico
Disnea
Disfonía
Disfagia/Odinofagia
Dolor cervical
Mareo
Dolor epigástrico
|
15
(60)
11
(44)
7
(28)
5
(20)
3
(12)
2 (8)
2
(8)
|
|
Factores
desencadenantes
Vómitos
Tos
Crisis asmática
Infección vías respiratorias altas / estornudo
Drogas inhaladas
Conductas purgativas (Anorexia nerviosa)
|
8
(32)
7
(28)
5
(20)
4
(16)
3
(12)
2 (8)
|
El
período de tiempo desde la presentación de los síntomas hasta la primera visita
a urgencias tuvo una media de 1,17 días (rango 0,2 – 7 días) (Tabla 5). Una vez
ingresados, su estancia hospitalaria media fue de 5,16 días (rango 2 – 15
días). Posterior al alta médica, nueve pacientes (36 %) recibieron seguimiento
posterior en consulta.
|
TABLA
5. Curso clínico en días
|
|
Inicio
clínica hasta consulta
|
1,17
(0,2 - 7)
|
|
Estancia
hospitalaria
|
5,16
(2 - 15)
|
|
Seguimiento*
|
9
(36 %)
|
|
Los
datos se muestran como media (rango).
*Los
datos se muestran como nº de pacientes (%)
|
La
exploración física y los métodos diagnósticos se muestran en la Tabla 6. A la
exploración, quince pacientes (60 %) presentaron enfisema subcutáneo,
mayoritariamente distribuido entre cuello, hombros y nuca. El 28 % presentaron
sibilantes auscultatorios, y en uno de ellos se evidenció el signo de Hamman
(característica crepitación pericárdica, sincrónica con los latidos
cardíacos). Incluso en los casos con disnea, la saturación de oxígeno con aire
ambiente, la temperatura y el resto de constantes vitales fueron normales en la
mayoría de casos. Analíticamente, se registraron elevaciones de proteína C
reactiva (PCR) y leucocitosis en el 16 y 56 % de los pacientes,
respectivamente.
|
TABLA
6. Exploración física y métodos diagnósticos (nº de pacientes (%))
|
|
Enfisema
subcutáneo
|
15
(60)
|
|
Signo
Hamman
|
1
(4)
|
|
Sibilantes
|
7
(28)
|
|
Temperatura
>37,5 ºC
>38 ºC
|
3
(12)
0
(0)
|
|
Frecuencia
cardíaca
<100 lpm
>100 lpm
|
19
(76)
6
(24)
|
|
Frecuencia
respiratoria
<20 rpm
>20 rpm
|
23
(92)
2
(8)
|
|
Saturación
oxígeno 96,72 ± 3,15 (%, aire ambiente)*
|
22
(88)
|
|
Analítica
sanguínea
Leucocitos (/mm3)
<9000
>9000
PCR (mg/dL)
<0,5
>0,5
|
11
(44)
14
(56)
21
(84)
4
(16)
|
|
Radiografía
tórax postero anterior
Signos de neumomediastino
Derrame pleural
|
23
(92)
4
(16)
|
|
Tomografía
computerizada de tórax
|
14
(56)
|
|
Esofagograma
|
0
(0)
|
|
Laringoscopia
|
0
(0)
|
|
*Los
datos se muestran como media ± desviación estándar. PCR: proteína C reactiva
|
El
diagnóstico de sospecha de NE se obtuvo con radiografías postero-anteriores
(PA) de tórax, excepto en dos pacientes con marcado enfisema subcutáneo. No
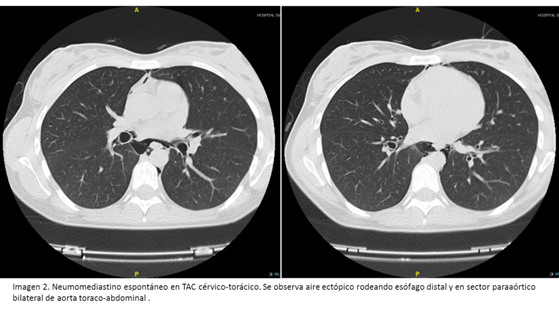
obstante, en catorce pacientes se completó el estudio con tomografía computarizada
(TC) torácica (con contraste intravenoso). En estas pruebas de imagen no se
observó ningún neumotórax concomitante, pero si presencia de derrame pleural
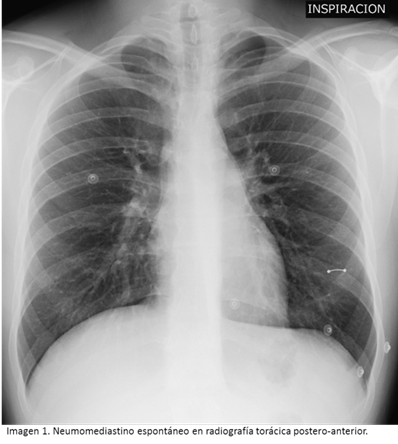
hasta en cuatro ocasiones. Las imágenes radiológicas características de NE se
muestran en las imágenes 1 y 2. Tras el diagnóstico, se añadieron algunas
exploraciones complementarias para estrechar el diagnóstico diferencial, como
esofagograma o laringoscopia, que excluyeron posibles complicaciones
secundarias como la perforación esofágica y/o del árbol traqueobronquial.
Los
tratamientos se resumen en la Tabla 7. Todos los pacientes atendidos en el
servicio de urgencias fueron ingresados en nuestro hospital, y manejados con
reposo y analgesia a demanda. El 40 % recibió antibióticos (mayoritariamente
amoxicilina – clavulánico intravenoso y posteriormente oral hasta completar
diez días), y el 36 % restricción de la ingesta oral (durante las primeras 24 –
48 horas). Doce de ellos recibieron oxígeno intranasal por cánula o gafas
nasales a bajo flujo durante su estancia.
Todos
los pacientes presentaron un curso clínico favorable sin evidenciar
complicaciones posteriores. Los síntomas se autolimitaron y desaparecieron
antes del alta hospitalaria. En el seguimiento posterior de los 25 pacientes,
tres de ellos (el 12 %, dos varones y una mujer de edades comprendidas entre 20
y 29 años) presentaron recurrencias de NE durante los dos primeros años,
resolviéndose sin complicaciones, al igual que en el primer episodio.
|
TABLA
7. Tratamiento y resultados (nº de pacientes (%))
|
|
Ingreso
|
25
(100)
|
|
Tratamiento
Analgesia
Reposo
Antibiótico
Oxígeno a bajo flujo en gafas nasales
Restricción de ingesta oral
|
25
(100)
22
(88)
10
(40)
12
(48)
9
(36)
|
|
Complicaciones
|
0
(0)
|
|
Recurrencia
|
3
(12)
|
|
Mortalidad
|
0
(0)
|
Discusión
El
neumomediastino se define como la presencia de aire libre en el mediastino, lo
que en principio puede ser percibido como un hallazgo de mal pronóstico, con
complicaciones potencialmente letales [2]. Se divide clásicamente en dos grupos
de pacientes: neumomediastino espontáneo (sin causa primaria establecida), del
que trata el presente estudio, y secundario a alguna causa específica, como
traumatismo, infección intratorácica o manipulación previa aéreo-digestiva. También conocido como enfisema mediastínico, fue
originalmente descrito por Laënnec en 1819 y por Louis Hamman en 1939
(Síndrome de Hamman) [2] [3] [4], quien observó en estos pacientes una característica crepitación
pericárdica, sincrónica con los latidos cardíacos.
La aparición de este signo (de Hamman), es muy variable (5-85%) y actualmente
no se considera patognomónico [5]. En nuestro estudio, sólo se documentó en uno
de los pacientes.
El NE se describe como una entidad benigna e infrecuente (de
incidencia menor a 1:44000, aunque varía de 0,001 % a 0,01 %, debido a las diferencias de los métodos
diagnósticos entre diferentes centros médicos) [6], [7], [8], que afecta principalmente a adultos jóvenes
varones sin aparente enfermedad concomitante, tras ser expuestos a un cambio
súbito de presión intratorácica. Nuestro estudio corrobora esa mayor frecuencia
en varones jóvenes, con una edad media de 22,54 años.
Las manifestaciones clínicas más frecuentes son dolor torácico,
disnea y enfisema subcutáneo, al igual que ocurre en nuestra muestra de pacientes.
Su patogénesis fue inicialmente postulada por Macklin, basándose en la
diferencia de presión entre los alveolos y el intersticio pulmonar. Dicho gradiente se desarrolla por hiperinflación del alvéolo o por
reducción de la presión intersticial. El aire que posteriormente fuga al tejido
intersticial se difunde hacia el peribronquial y perivascular, y luego hacia
mediastino, cuello y tejido celular subcutáneo [1], [4], [9], [10], [11].
En el NE, el pulmón subyacente es sano y se cree
que la fuga de aire es atraumática. En recién nacidos y niños existen factores
predisponentes como neumonía o aspiración de meconio, asma, bronquiolitis, bronconeumonía, convulsiones, laringitis, atelectasia u obstrucción de vías aéreas. Sin
embargo, en determinadas situaciones es difícil determinar la etiología del
aire mediastínico, y el diagnóstico se debe hacer por exclusión, pues el groso
de la evidencia científica lo constituye el neumomediastino secundario [1],
[4], [10], [11], [12].
Entre las causas o factores desencadenantes que
encontramos en la literatura, hasta en el 70 – 90 % de
los casos se constatan factores desencadenantes: maniobras respiratorias y de
Valsalva, como toser, llorar, gritar, vómitos, inhalación de drogas, obstrucción de vía aérea (aspiración de
cuerpo extraño), infecciones (neumonía por microorganismos formadores de gas),
enfermedad pulmonar obstructiva (asma), efectos tóxicos (tabaco), traumática
(Síndrome de Boerhaave) y la debilidad del tejido (anorexia nerviosa), así como
ascensos rápidos en submarinistas y lesiones por explosión [7]. En el presente
estudio encontramos de igual manera los vómitos, la tos y la crisis asmática
como factores desencadenantes más frecuentes, con un 32 %, 28 % y 20 % de
frecuencia respectivamente.
Por
otro lado, algunos factores predisponentes pueden ser la aviación [13], el
éxtasis, (el estudio de
Marasco y Kiat evaluó el desarrollo de NE tras el consumo de esta sustancia, y
sobre un total de 56 pacientes postuló que durante los períodos de extrema
agitación física, las maniobras reiteradas de Valsalva podrían explicar el
mecanismo fisiopatológico del neumomediastino, en lugar de ser causado por un
efecto directo farmacológico de la droga [14]), la cocaína (el 12 % de nuestros pacientes consumió
previamente esta droga), la marihuana, la inhalación de helio gaseoso (un
estudio publicado en The Journal of Emergency Medicine documenta un caso de NE
y enfisema subcutáneo después de la inhalación de helio, presumiblemente por
fugas de aire secundarias a elevación de la presión intratorácica debido a la
repetida inhalación del gas [15]) o el consumo de metanfetaminas (Pourmotabed y
Jalili describen dos casos de NE después de la inhalación de esta droga [16], [17]).
El diagnóstico de NE se ve a menudo entorpecido por el hecho de que, además de su infrecuencia, el dolor torácico y la disnea (sus síntomas más frecuentes), están presentes en multitud de patologías cardiopulmonares [4], [6]. Se confirma por radiografía de tórax PA, incluyendo región cervical. Sus signos radiológicos incluyen el signo del diafragma continuo (interposición de aire entre el pericardio y el diafragma, que se vuelve visible en el mediastino central) y en algunos neonatos puede observarse el "Signo de Spinnaker" (desviación supero-externa de lóbulos tímicos) cuando el aire asciende el timo por encima del corazón y lo separa de la silueta cardíaca [3], [10], [18]. El NE es raro en niños, con un impacto bimodal que alcanza su punto máximo en niños menores de siete años de edad y luego nuevamente en la adolescencia. A pesar de que el diagnóstico se realiza mediante exploración física y radiografía de tórax, ya existen estudios que sugieren la importancia del método ecográfico en la detección infantil y neonatal de esta patología [19] [20].
Estudios previos concluyen que el NE cuenta con un curso clínico benigno con muy raras recurrencias y/o complicaciones. Sin embargo en la mayoría de casos, se realizan varias pruebas analíticas y radiológicas, incluyendo el TC cérvico-torácico con contraste oral para descartar la ruptura esofágica (Síndrome de Boerhaave). Los pacientes permanecen hospitalizados habitualmente entre 5 y 8 días (contando nuestro estudio con una estancia media de 5,16 días con un rango comprendido entre 2 y 15) [4], [8], [21], [22]. Esta estancia media hospitalaria, que podría considerarse excesiva para una patología benigna, puede deberse a la escasez de estudios publicados al respecto y al desconocimiento existente entre el personal médico sobre el manejo adecuado de esta entidad, razón por la cual vemos necesario la creación de un algoritmo estandarizado.
Si el NE fuese autolimitado, con leves signos inflamatorios, la hospitalización podría ser corta (2 - 3 días), siempre que sus síntomas mejorasen gradualmente. Sin embargo, en aquellos pacientes con sintomatología persistente, pueden ser necesarios ingresos más prolongados (7 - 8 días). Respecto al seguimiento a largo plazo, la evidencia científica sugiere no ser necesario [7], [20], [23]. Es controvertido el uso de antibióticos profilácticos en el tratamiento, pero existen estudios como el de Ebina e Inoue, que sugieren que no serían precisos [21], en nuestro caso se administraron al 40 % de los pacientes, sin apreciarse diferencias pronósticas con respecto a los pacientes que no los recibieron.
Conclusiones
Se concluye que el NE es una entidad benigna e infrecuente, típica
de varones jóvenes que presentan disnea, dolor torácico y/o enfisema
subcutáneo, sin existir causa primaria aparente. El diagnóstico se confirma por
radiografía de tórax PA, aunque suele completarse
el estudio con TC para descartar complicaciones de gravedad. Sus factores predisponentes más frecuentes son el asma, el tabaquismo
y las drogas inhaladas entre otros. Así mismo, también puede desencadenarse por
vómitos, tos, crisis asmática y otras maniobras de Valsalva. Suele cursar de
forma autolimitada, resolviéndose de forma conservadora, aunque pueden existir
recurrencias.
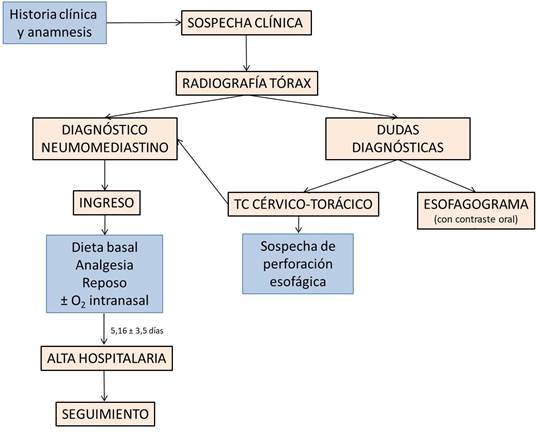
A continuación,
proponemos un algoritmo de actuación diagnóstico-terapéutico que se ha
instaurado en nuestro centro hospitalario siguiendo la evidencia científica
disponible y la experiencia clínica obtenida a lo largo de los años.
Referencias
1.
Caceres M, Ali SZ, Braud R, Weiman D, Garrett HE Jr. Spontaneous
pneumomediastinum: a comparative study and review of the literature. Ann
Thorac Surg 2008; 86:962. doi:
10.1016/j.athoracsur.2008.04.067
2.
Vanzo V, Bugin S, Snijders D, Bottecchia L, Storer L,
Barbato A. Pneumomediastinum and pneumopericardium in an 11-year-old rugby
player: a case report. J Athl
Train 2013; 48:277. doi: 10.4085/1062-6050-48.1.11
3.
Sahni S, Verma S, Grullon J, Esquire A, Patel P,
Talwar A. Spontaneous pneumomediastinum: time for consensus. N Am J Med Sci 2013; 5:460. doi: 10.4103/1947-2714.117296
4.
Dionísio
P, Martins L, Moreira S, Manique A, Macedo R, Caeiro F et al. Spontaneous pneumomediastinum:
experience in 18 patients during the last 12 years. J Bras
Pneumol. 2017 Mar-Apr; 43(2):101-105. doi: 10.1590/S1806-37562016000000052
5.
Campillo-Soto
A, Coll-Salinas A, Soria-Aledo V, Blanco-Barrio A, Flores-Pastor B,
Candel-Arenas M, et al. [Spontaneous pneumomediastinum:
descriptive study of our experience with 36 cases.] Arch Bronconeumol 2005;
41:528 –31.
doi: 10.1157/13078656
6.
Zachariah S, Gharahbaghian L, Perera P, Joshi N.
Spontaneous pneumomediastinum on bedside ultrasound: case report and review of
the literature. West J Emerg Med 2015; 16:321.
doi: 10.5811/westjem.2015.1.24514
7.
Fitzwater JW, Silva NN, Knight CG, Malllvvvezzi L,
Ramos-Irizarry C, Brunweit C.. Management of spontaneous pneumomediastinum in
children. J Pediatr Surg 2015; 50:983. doi: 10.1016/j.jpedsurg.2015.03.024
8.
Potz
BA, Chao LH, Ng TT, Okereke IC. Clinical Significance of Spontaneous Pneumomediastinum. Ann
Thorac Surg. 2017 Aug; 104(2):431-435. Doi: 10.1016/j.athoracsur.2017.02.051
9.
Macia
I, Moya J, Ramos R, Morera R, Escobar I, Saumench J et al. Spontaneous pneumomediastinum: 41 cases. Eur J
Cardiothorac Surg 2007; 31:1110. Doi: 10.1016/j.ejcts.2007.03.008
10.
Hauri-Hohl A, Baenziger O, Frey B. Pneumomediastinum
in the neonatal and paediatric intensive care unit. Eur J Pediatr 2008; 167:415-8. Doi: 10.1007/s00431-007-0517-9
11.
Lee CY, Wu CC, Lin CY. Etiologies of spontaneous
pneumomediastinum in children in middle Taiwan. Pediatr Pulmonol 2010; 45:869. https://onlinelibrary.wiley.com/doi/abs/10.1002/ppul.21124
12.
Manuel
Cáceres, Syed Z. Ali, Rebeca Braud et al. Spontaneous
Pneumomediastinum: A Comparative Study and Review of the Literature. General
Thoracic. 2008
https://www.annalsthoracicsurgery.org/article/S0003-4975(08)00915-6/fulltext
13.
Grossman A, Romem A, Azaria B, et al.
Pneumomediastinum in student aviators: 10 cases with return to flying duty. Aviat Space Environ Med 2005; 76:63. https://pubmed.ncbi.nlm.nih.gov/15672989/
14.
Marasco SF, Lim HK. Ecstasy-associated
pneumomediastinum. Ann R Coll Surg Engl 2007; 89:389.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1963563/pdf/rcse8904-389.pdf
15.
Zaia BE, Wheeler S. Pneumomediastinum after inhalation
of helium gas from party balloons. J Emerg Med 2010; 38:155. https://www.jem-journal.com/article/S0736-4679(07)00471-4/fulltext
16.
Pourmotabed S, Jalili M. Pneumomediastinum following
Crystal Use: A Report of Two Cases. Case Rep Emerg Med 2016; 2016:9730484. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4826933/
17.
Albanese
J, Gross C, Azab M, Mahalean S, Makar R. Spontaneous pneumomediastinum:
A rare complication of methamphetamine use. Respir
Med Case Rep. 2017 Mar 10; 21:25-26.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5358944/
18.
Clemente
Lorenzo MM, López López MÁ, Barquilla Cordero PM. Spontaneous pneumomediastinum. Med
Clin (Barc). 2017
Oct 23; 149(8):e43. https://coek.info/pdf-spontaneous-pneumomediastinum-.html
19.
Ng L, Saul T, Lewiss RE. Sonographic evidence of
spontaneous pneumomediastinum. Am J Emerg Med 2013; 31:462.e3. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4380390/
20.
Swords
C, Tan NC, Jonas N. The implications of pneumomediastinum and subcutaneous
emphysema for the paediatric otolaryngologist. Int J
Pediatr Otorhinolaryngol. 2017 Oct;101:241-245
https://www.sciencedirect.com/science/article/abs/pii/S0165587617303543?via%3Dihub
21.
Ebina
M, Inoue A, Takaba A, Ariyoshi K. Management of spontaneous pneumomediastinum:
Are hospitalization and prophylactic antibiotics needed? Am J
Emerg Med. 2017 Aug; 35(8):1150-1153. https://www.ajemjournal.com/article/S0735-6757(17)30181-X/fulltext
22.
Newcomb
AE, Clarke CP. Spontaneous pneumomediastinum: a benign curiosity or a
significant problem? Chest 2005; 128:3298 –302. https://journal.chestnet.org/article/S0012-3692(15)52892-4/fulltext
23.
Takada K, Matsumoto S, Hiramatsu T, et al. Management
of spontaneous pneumomediastinum based on clinical experience of 25 cases. Respir Med 2008; 102:1329.
https://www.resmedjournal.com/article/S0954-6111(08)00134-0/fulltext
1Médico
Residente Servicio de Cirugía General, Hospital Marina Baixa, Villajoyosa,
Alicante, España. baeza.carrion.ana@gmail.com
2Facultativo
adjunto Servicio de Cirugía General, Hospital Marina Baixa, Villajoyosa,
Alicante, España


